O que buscamos quando colocamos nossos implantes? Qual é a primeira ideia que nos vem a mente quando estamos realizando uma cirurgia para a colocação de um implante osseointegrado? Acredito que a maioria esmagadora dos implantodontistas, quando está colocando um implante, espera que esta fixação fique o máximo de tempo possível na boca do paciente – se possível eternamente – e de uma maneira saudável. Tanto profissionais como pacientes têm o mesmo objetivo: recuperar o dente perdido com um implante osseointegrado e que este tratamento dê certo. Mas o que significa dar certo?
Na visão dos pacientes, a expressão “dar certo” geralmente significa não doer e ficar bonito. Na visão profissional, além destes dois aspectos (dor e estética), nós também queremos que não haja infecção, sangramento ou perda óssea. Na verdade, as visões de sucesso de um implantodontista e de um paciente não são muito diferentes, apenas são expressas de maneiras distintas. É muito difícil um implante, que atingiu sucesso clínico e radiográfico, causar dor ou ficar esteticamente deficiente. Pode até acontecer, dependendo do limiar de tolerância do paciente. Mas, geralmente, nos casos de insucesso, teremos algum desconforto relatado pelo paciente ou algum comprometimento estético.
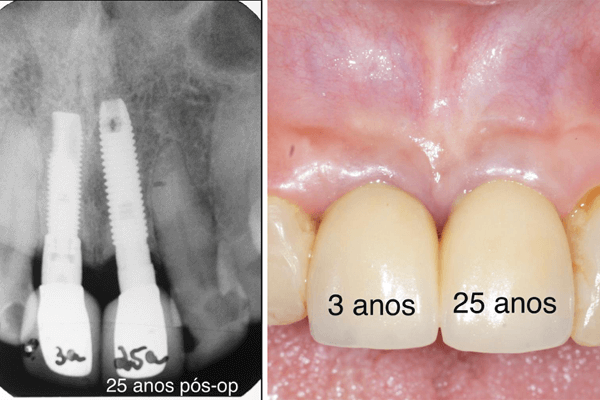
Baseados nessas aspirações, tanto de profissionais quanto de pacientes, é que as empresas, através de pesquisas, vêm tentando encontrar um desenho de implante que atinja os objetivos desejados por todos. Nas últimas décadas, esses desenhos têm variado muito. Os nossos tradicionais implantes de hexágono externo vêm dando lugar a implantes de hexágono interno, cone-morse ou plataforma switching. A maior resposta dos pesquisadores que defendem a mudança de desenho dos implantes é que a estabilidade marginal dos tecidos duros e moles em implantes de hexágono interno, cone-morse e plataforma switching seria bastante superior aos hexágonos externos. Para enriquecer este debate, eu trago hoje aqui para vocês as imagens de um caso com 25 anos de acompanhamento cedidas pelo meu amigo e colega, o professor José Henrique Cavalcanti.
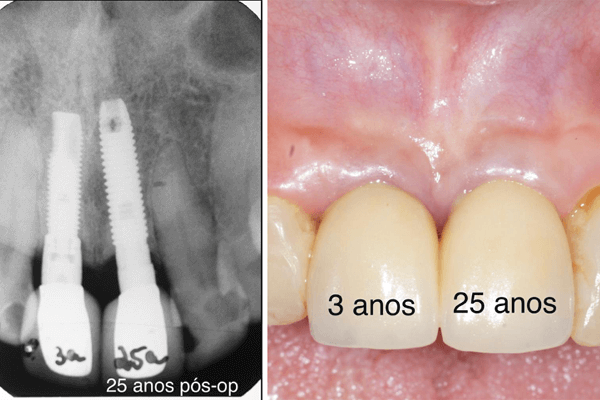
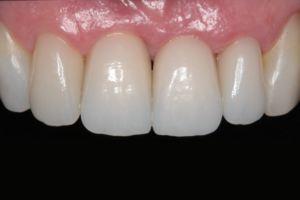
Ao analisarmos estas imagens, constatamos uma estabilidade marginal bastante interessante, tanto no que diz respeito aos tecidos moles quanto ao osso peri-implantar. Levando-se em consideração que estes implantes foram colocados na região com maior apelo estético da boca, e que a maioria esmagadora dos profissionais hoje em dia contraindicaria o uso de plataforma hexagonal externa nesta área, como explicar este excelente resultado?
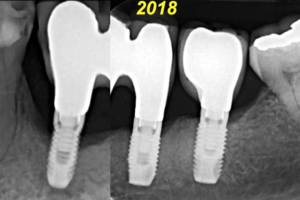
A discussão desse caso exige de nós, cirurgiões-dentistas, uma análise mais criteriosa das imagens e a formulação de alguns questionamentos. Por que não ocorreu a famosa saucerização após 25 anos no implante 21? Como os tecidos moles peri-implantares se mantiveram estáveis durante tanto tempo sem apresentar recessões marginais após 25 anos? Acredito que esta estabilidade marginal peri-implantar tem muito a ver com as distâncias biológicas peri-implantares que foram aqui preservadas, devido à anatomia do implante 21, que tem uma porção lisa mais longa e mais fina na parte do hexágono, além de um pilar protético também longo e mais fino que o implante propriamente dito.
Já no implante 11, observamos um hexágono mais largo que o corpo espiral do implante, com um pilar também longo, porém mais largo. Se examinarmos minuciosamente as faces mesial e distal do implante 11, na área de transição do hexágono para o pilar, conseguiremos identificar uma levíssima reabsorção ou remodelação óssea e que ainda não se manifestou clinicamente nos tecidos moles. Será que daqui a 25 anos teremos esta estabilidade marginal também mantida no implante 11 ou ocorrerá obrigatoriamente uma saucerização?
Acredito que a estabilidade marginal dos tecidos duros e moles peri-implantares tem uma relação íntima com a área de transição do corpo do implante para o pilar protético, onde as distâncias biológicas peri-implantares se alojam. Configurações anatômicas desta região, que se aproximam mais da anatomia de um dente natural, tendem a dar maior estabilidade. Isso pode ocorrer com qualquer tipo de plataforma, desde que esta macrogeometria seja favorável, com formatos mais estreitos e longos. Além disso, um biotipo gengival mais espesso certamente vai oferecer maior proteção da área, mantendo os tecidos estáveis.
Claro que este tema gera muita polêmica e exige um espaço muito maior para discussão. Porém, um olhar mais criterioso para o passado da Implantodontia vai nos fazer pensar em superfícies mais lisas e estreitas na área de transição da cabeça do implante para o pilar. Estas superfícies lisas e desenhos mais estreitos promoviam um interessante selamento biológico, mantendo a estabilidade marginal dos tecidos duros e moles estável por muitos anos. Vamos jogar no lixo todas essas evidências?
“Atende-me, ouve-me, ó Senhor meu Deus; ilumina os meus olhos para que eu não adormeça na morte; para que o meu inimigo não diga: prevaleci contra ele; e os meus adversários não se alegrem, vindo eu a vacilar. Mas eu confio na tua benignidade; na tua salvação se alegrará o meu coração. Cantarei ao Senhor, porquanto me tem feito muito bem.” (Salmos 13:3-6)

Professor associado II do departamento de Odontologia da Universidade Federal de Santa Catarina (UFSC); autor dos livros “O Passo a Passo Cirúrgico na Implantodontia” e “Diagnóstico e Tratamento das Alterações Peri-Implantares”.
Contato: bian07@yahoo.com.br | Facebook: bianchiniodontologia | Instagram: @bianchini_odontologia