O colágeno tem sido o componente mais utilizado para o desenvolvimento de membranas reabsorvíveis que são empregadas em cirurgias de regeneração tecidual. Isto ocorre devido à sua biocompatibilidade, biodegradação adequada, baixos níveis de imunogenicidade e potencial para formar uma estrutura de rede interconectada porosa que facilita a migração e adesão celular. Entretanto, as membranas de colágeno deveriam ficar totalmente recobertas porque, quando temos uma exposição precoce das mesmas, haveria uma maior taxa de infecções no local da exposição, além de uma maior reabsorção da mesma por degradação.
A consequência de uma exposição inadequada das membranas de colágeno seria o comprometimento do efeito de barreira que as mesmas promovem. Membranas expostas teriam a sua característica de exclusão celular abalada, com isso a regeneração óssea guiada ou a formação de tecido queratinizado na área seriam menores do que nas áreas onde não ocorreram exposições precoces destas membranas.
Leia também: Enxertos de tecidos moles no tratamento da peri-implantite
O que ocorre é que, para obtenção do completo recobrimento da membrana, alguns procedimentos cirúrgicos que envolvem exodontias (como nos implantes imediatos) necessitam que o retalho esteja estável e sem tensões, evitando deiscências de sutura. Dependendo do dente a ser extraído e da disponibilidade de tecidos moles nestas áreas, fica praticamente impossível recobrir totalmente as membranas e, assim, elas acabam propositalmente expostas, a fim de não tensionarem demasiadamente os tecidos moles remanescentes.
Devido a estes problemas na exposição de membranas de colágeno, a maioria dos clínicos prefere utilizar as membranas não reabsorvíveis de PTFe (politetrafluoretileno expandido), que parecem apresentar excelentes resultados, mesmo quando são deixadas expostas propositalmente. Entretanto, a literatura tem demonstrado que as membranas reabsorvíveis de colágeno também podem ser deixadas expostas, desde que tenham uma espessura suficiente para manter o seu papel de barreira mecânica e de estimuladora na formação de tecido ceratinizado1-3.
Leia também: Deficiências prévias de tecidos nos locais de implantes
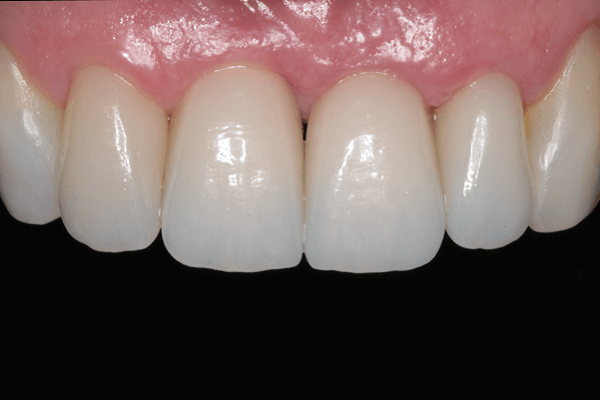
Nosso grupo de pesquisa na UFSC (Universidade Federal de Santa Catarina) publicou recentemente um artigo científico avaliando a viabilidade celular de membranas de colágeno que tiveram a sua espessura aumentada. Aumentando a espessura do colágeno, a matriz xenogênica impede a degradação precoce da matriz e melhora a proliferação, adesão e viabilidade de fibroblastos gengivais humanos e células-tronco mesenquimais. Estes achados fornecem um importante embasamento para constatações clínicas que eu já venho observando em uma série de casos (Figuras A, B, C e D).
Esses achados clínicos e laboratoriais são relevantes para a prática clínica diária de implantodontistas e periodontistas, uma vez que a regeneração dos tecidos moles periodontais e peri-implantares está intimamente relacionada à capacidade das matrizes utilizadas nas cirurgias mucogengivais promoverem a adesão, migração e proliferação celular. Além disso, as matrizes devem ser biocompatíveis e demonstrar uma taxa de degradação adequada para permitir a manutenção da arquitetura dos tecidos ceratinizados que circundam dentes e implantes.
Leia também: Quando usar técnicas regenerativas em Periodontia?
Obviamente, mais estudos são necessários para comprovar que as membranas de colágeno expostas teriam o mesmo resultado das membranas de PTFe. Contudo, esta tendência não é nova na literatura. Membranas de colágeno expostas já vêm sendo utilizadas há muitos anos para o fechamento de alvéolos ou para a proteção de áreas doadoras de enxertos de tecidos moles. Comma confirmação destes interessantes resultados, teremos em mãos mais uma técnica que diminui a morbidade dos tratamentos, beneficiando pacientes e profissionais.
Referências
- Proaño L, Curtarelli RB, Sordi MB, Silva IT, Fongaro G, Côrrea M et al. Increasing the thickness of the collagen xenogeneic matrix prevents early matrix degradation and improves the proliferation, adhesion, and viability of human gingival fibroblasts and mesenchymal stem cells. Int J Periodontics Restorative Dent Res 2021;41(4):157-65.
- Engler-Hamm D, Cheung WS, Yen A, Stark PC, Griffin T. Ridge preservation using a composite bone graft and a bioabsorbable membrane with and without primary wound closure: a comparative clinical trial. J Periodontol 2011;82(3):377-87.
- Cardaropoli D, Cardaropoli G. Preservation of the post extraction alveolar ridge: a clinical and histologic study. Int J Periodontics Restorative Dent 2008;28(5):469-77.
“Ó Deus, não estejas em silêncio; não te cales, nem te aquietes, ó Deus. Porque eis que teus inimigos fazem tumulto, e os que te odeiam levantaram a cabeça.” (Salmos 83:1,2)

Professor associado IV do departamento de Odontologia da Universidade Federal de Santa Catarina (UFSC); autor dos livros “O Passo a Passo Cirúrgico na Implantodontia” e “Diagnóstico e Tratamento das Alterações Peri-Implantares”.
Contato: bian07@yahoo.com.br | Facebook: bianchiniodontologia | Instagram: @bianchini_odontologia